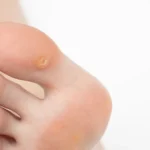
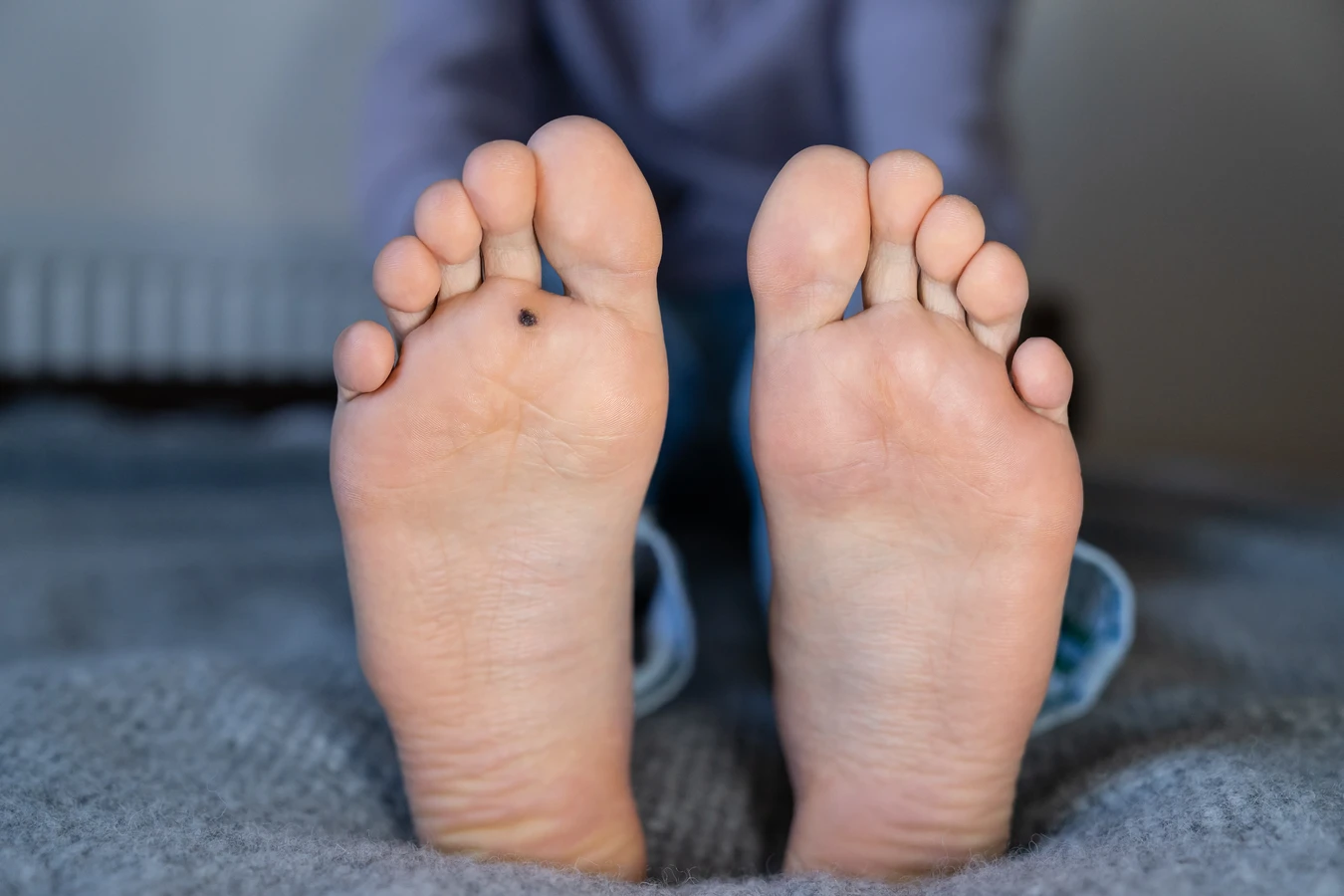
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Te niepozorne narośla mogą pojawić się praktycznie na każdej części ciała, choć najczęściej lokalizują się na dłoniach, stopach, twarzy i narządach płciowych. Ich pojawienie się może być źródłem dyskomfortu, bólu, a także problemów estetycznych, wpływając na pewność siebie i codzienne funkcjonowanie. Zrozumienie mechanizmów powstawania kurzajek jest kluczowe w profilaktyce i skutecznym leczeniu.
Wirus HPV, odpowiedzialny za rozwój kurzajek, jest wysoce zaraźliwy i przenosi się poprzez bezpośredni kontakt ze skórą lub błonami śluzowymi osoby zainfekowanej. Może również rozprzestrzeniać się pośrednio, na przykład poprzez dotykanie skażonych powierzchni, takich jak podłogi w miejscach publicznych (baseny, siłownie), ręczniki czy narzędzia do pielęgnacji stóp. Wirus potrzebuje drobnych uszkodzeń naskórka, aby wniknąć do organizmu i zainfekować komórki skóry. Nawet niewielkie skaleczenia, otarcia czy pęknięcia skóry stwarzają dogodne warunki do jego wniknięcia.
System odpornościowy odgrywa znaczącą rolę w walce z wirusem HPV. U osób z silnym układem immunologicznym infekcja może przebiegać bezobjawowo, a wirus może zostać samoistnie zwalczony. Niestety, u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, stosowania leków immunosupresyjnych czy niedoborów żywieniowych, wirus ma większe szanse na rozwój i wywołanie widocznych zmian skórnych. Wiek również ma znaczenie – dzieci i młodzież są bardziej podatne na infekcje HPV ze względu na wciąż rozwijający się układ odpornościowy.
Główne przyczyny powstawania kurzajek i czynniki ryzyka
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Istnieje ponad 100 typów wirusa HPV, z których niektóre są odpowiedzialne za zmiany skórne, w tym kurzajki, a inne za zmiany przednowotworowe i nowotwory. Wirusy te uwielbiają wilgotne i ciepłe środowisko, dlatego miejscami, gdzie łatwo o zakażenie, są baseny, sauny, szatnie, a także wspólne prysznice. To właśnie tam kontakt ze skórą lub powierzchniami skażonymi wirusem jest najbardziej prawdopodobny.
Czynniki ryzyka sprzyjające rozwojowi kurzajek są zróżnicowane. Należą do nich przede wszystkim obniżona odporność organizmu. Osoby cierpiące na choroby autoimmunologiczne, przyjmujące leki immunosupresyjne po przeszczepach, a także osoby zakażone wirusem HIV, są bardziej narażone na uporczywe i rozległe zmiany skórne. Nawet stres czy przewlekłe zmęczenie mogą negatywnie wpływać na funkcjonowanie układu odpornościowego, zwiększając podatność na infekcje.
Kolejnym istotnym czynnikiem jest uszkodzenie skóry. Drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka stanowią „furtkę” dla wirusa HPV. Dlatego też osoby pracujące fizycznie, uprawiające sporty wymagające kontaktu z różnymi powierzchniami, czy po prostu mające skłonną do pękania skórę (np. na stopach), są bardziej narażone na infekcję. Zaniedbania higieniczne, takie jak nieumiejętne obcinanie paznokci czy wspólne korzystanie z przyborów do pielęgnacji, również zwiększają ryzyko przeniesienia wirusa.
Warto również wspomnieć o specyficznych sytuacjach, które sprzyjają infekcji:
- Noszenie nieprzewiewnego obuwia, które sprzyja nadmiernemu poceniu się stóp i tworzeniu wilgotnego środowiska.
- Chodzenie boso w miejscach publicznych, gdzie wirus może łatwo się rozprzestrzeniać.
- Obgryzanie paznokci lub skórek wokół nich, co prowadzi do mikrourazów naskórka.
- Bezpośredni kontakt z osobą zakażoną, zwłaszcza gdy na skórze obecne są aktywne kurzajki.
- Używanie tych samych ręczników lub innych przedmiotów osobistego użytku ze skaleczoną skórą.
Jak wirus HPV wywołuje powstawanie kurzajek na skórze
Wirus brodawczaka ludzkiego (HPV) jest mikroskopijnym patogenem, który ma specyficzne powinowactwo do komórek nabłonkowych skóry i błon śluzowych. Po wniknięciu do organizmu poprzez drobne uszkodzenia naskórka, wirus zaczyna infekować komórki warstwy podstawnej naskórka. Tam integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza, co prowadzi do zaburzeń w jej cyklu życiowym i niekontrolowanego namnażania.
Proces ten jest powolny i często niezauważalny na początkowym etapie. Wirus wykorzystuje mechanizmy komórkowe gospodarza do replikacji swojego DNA i produkcji nowych cząsteczek wirusowych. Komórki zainfekowane wirusem zaczynają wykazywać nieprawidłowości w procesie różnicowania i keratynizacji, czyli tworzenia keratyny – białka budującego naskórek. W efekcie dochodzi do miejscowego przerośnięcia naskórka i powstania charakterystycznej, twardej narośli, którą znamy jako kurzajkę.
Różne typy wirusa HPV wywołują różne rodzaje kurzajek. Na przykład, wirusy HPV typu 1 i 2 są najczęściej odpowiedzialne za brodawki zwykłe, które pojawiają się na palcach rąk i nóg. Brodawki stóp, czyli kurzajki podeszwowe, są wywoływane głównie przez HPV typu 1, często w połączeniu z innymi typami. Brodawki płaskie, które charakteryzują się gładką powierzchnią, są zazwyczaj wywoływane przez HPV typu 3 i 10, a najczęściej występują na twarzy i dłoniach. Brodawki mozaikowe, które tworzą skupiska małych zmian, mogą być wynikiem infekcji kilkoma typami wirusa HPV jednocześnie.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być bardzo różny. Zazwyczaj wynosi od kilku tygodni do kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus powoli namnaża się w zainfekowanych komórkach, a organizm może jeszcze nie wykazywać żadnych objawów infekcji. Ta utajona faza jest jednym z powodów, dla których trudno jest jednoznacznie określić moment i źródło zakażenia.
Różne rodzaje kurzajek i ich charakterystyczne objawy
Kurzajki przybierają różne formy, w zależności od typu wirusa HPV, lokalizacji na ciele oraz indywidualnej reakcji organizmu. Poznanie tych różnic jest kluczowe dla właściwej diagnozy i doboru odpowiedniej metody leczenia. Chociaż wszystkie są wywołane przez wirusy HPV, ich wygląd i symptomy mogą się znacząco różnić, co czasem prowadzi do błędnych interpretacji i nieprawidłowego postępowania.
Najczęściej spotykane są brodawki zwykłe, które zwykle pojawiają się na palcach rąk, dłoniach i łokciach. Mają one szorstką, nierówną powierzchnię, często z widocznymi czarnymi punkcikami, które są w rzeczywistości małymi, zatrzymanymi naczyniami krwionośnymi. Mogą być pojedyncze lub tworzyć grupy, a czasami rozprzestrzeniać się po linii zadrapania lub otarcia. Są one zazwyczaj bezbolesne, chyba że znajdują się w miejscu narażonym na ucisk lub otarcie.
Brodawki stóp, potocznie nazywane kurzajkami podeszwowymi, lokalizują się na podeszwach stóp, gdzie nacisk podczas chodzenia często wciska je w głąb skóry. Powoduje to ból, utrudnia chodzenie i sprawia, że kurzajka może być mylona z odciskiem lub modzelem. Zewnętrznie mogą wyglądać jak szorstkie, zrogowaciałe plamy z widocznymi czarnymi punktami. Czasami tworzą skupiska zwane brodawkami mozaikowymi.
Brodawki płaskie są zazwyczaj mniejsze i bardziej płaskie niż brodawki zwykłe, a ich powierzchnia jest gładsza. Najczęściej występują na twarzy, grzbietach dłoni i przedramionach. Mogą mieć kolor skóry, lekko brązowy lub różowy. Chociaż zazwyczaj nie są bolesne, ich lokalizacja na twarzy może stanowić problem estetyczny. Zdarza się, że są one bardziej uporczywe w leczeniu.
Inne, rzadsze rodzaje kurzajek obejmują brodawki nitkowate (długie, cienkie narośla, często na twarzy i szyi) oraz brodawki okołopaznokciowe (występujące wokół paznokci rąk i stóp, mogą utrudniać wzrost paznokcia i powodować ból). Warto również pamiętać o kurzajkach narządów płciowych (kłykcinach), które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Jak można zapobiegać powstawaniu kurzajek w codziennym życiu
Profilaktyka kurzajek opiera się przede wszystkim na ograniczaniu kontaktu z wirusem HPV i wzmacnianiu odporności organizmu. Kluczowe jest unikanie sytuacji, które sprzyjają infekcji, oraz dbanie o higienę osobistą. Świadomość zagrożeń i podejmowanie odpowiednich kroków może znacznie zmniejszyć ryzyko pojawienia się tych niechcianych zmian skórnych.
Podstawowym elementem profilaktyki jest unikanie chodzenia boso w miejscach publicznych, gdzie wirus HPV może łatwo się rozprzestrzeniać. Należy nosić klapki lub sandały w basenach, pod prysznicami, w saunach, szatniach i innych wilgotnych, wspólnych przestrzeniach. Zapewnia to barierę ochronną dla stóp, które są szczególnie narażone na infekcję.
Dbanie o higienę osobistą jest równie ważne. Regularne mycie rąk, szczególnie po kontakcie z potencjalnie skażonymi powierzchniami, pomaga usunąć wirusy. Unikanie dotykania twarzy, nosa i ust brudnymi rękami również zmniejsza ryzyko przeniesienia infekcji. Osoby mające skłonność do obgryzania paznokci lub skórek powinny starać się wyeliminować ten nawyk, ponieważ mikrourazy skóry ułatwiają wnikanie wirusa.
Wzmocnienie układu odpornościowego jest fundamentalne w walce z wirusami, w tym HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to kluczowe czynniki wspierające naturalne mechanizmy obronne organizmu. Suplementacja niektórych witamin, takich jak witamina C czy cynk, może być pomocna, ale zawsze warto skonsultować się z lekarzem przed jej rozpoczęciem.
Dodatkowe wskazówki dotyczące zapobiegania obejmują:
- Unikanie dzielenia się ręcznikami, ubraniami czy obuwiem z innymi osobami.
- Staranne pielęgnowanie skóry, szczególnie stóp, aby zapobiegać ich pękaniu i uszkodzeniom.
- Natychmiastowe dezynfekowanie wszelkich skaleczeń, zadrapań czy otarć.
- Regularne kontrolowanie stanu skóry i reagowanie na wszelkie niepokojące zmiany.
- W przypadku osób z tendencją do nadmiernego pocenia się stóp, stosowanie antyperspirantów do stóp i noszenie przewiewnego obuwia.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Ignorowanie pewnych objawów lub nieprawidłowe leczenie mogą prowadzić do powikłań, rozprzestrzenienia się infekcji lub postawienia błędnej diagnozy, co opóźni wdrożenie właściwej terapii.
Należy zgłosić się do lekarza, jeśli kurzajki są bardzo liczne, szybko się rozprzestrzeniają lub nawracają pomimo stosowania dostępnych metod leczenia. Może to świadczyć o osłabieniu układu odpornościowego lub o infekcji nietypowym typem wirusa HPV, który wymaga specjalistycznego podejścia. Lekarz może zlecić dodatkowe badania, aby ocenić ogólny stan zdrowia i skuteczność działania systemu immunologicznego.
Szczególną uwagę należy zwrócić na kurzajki, które są bolesne, krwawią, zmieniają kolor, kształt lub teksturę, a także te, które wykazują cechy zapalenia, takie jak zaczerwienienie, obrzęk czy obecność ropy. Takie zmiany mogą sugerować nadkażenie bakteryjne lub, w rzadkich przypadkach, być objawem innych, poważniejszych schorzeń skóry, w tym zmian przednowotworowych lub nowotworowych. Wczesne wykrycie i diagnoza są w takich przypadkach kluczowe dla skutecznego leczenia.
Inne wskazania do wizyty u lekarza to:
- Kurzajki zlokalizowane w okolicach narządów płciowych, które mogą być przenoszone drogą płciową i wymagać specjalistycznego leczenia.
- Zmiany skórne, których nie jesteśmy pewni, czy są kurzajkami – lekarz postawi właściwą diagnozę i wykluczy inne schorzenia.
- Kurzajki u dzieci, szczególnie jeśli są one liczne, uporczywe lub powodują dyskomfort.
- Pacjenci z cukrzycą, chorobami naczyniowymi lub zaburzeniami odporności – u tych osób ryzyko powikłań jest zwiększone, a leczenie kurzajek powinno być prowadzone pod ścisłym nadzorem lekarza.
- Brak poprawy po zastosowaniu domowych metod leczenia lub preparatów dostępnych bez recepty przez okres kilku tygodni.