„`html
Pytanie o to, czy kurzajki są zaraźliwe, pojawia się bardzo często, zwłaszcza gdy sami borykamy się z tym nieestetycznym problemem lub gdy zauważymy je u kogoś bliskiego. Odpowiedź brzmi zdecydowanie tak. Kurzajki, znane również jako brodawki, są zmianami skórnymi wywoływanymi przez wirusy brodawczaka ludzkiego (HPV). Te wirusy są powszechne i potrafią przetrwać w środowisku zewnętrznym, co sprawia, że przenoszenie się infekcji jest możliwe. Kluczowe jest zrozumienie mechanizmów tego przenoszenia, aby móc skutecznie zapobiegać zarażeniu i rozprzestrzenianiu się wirusa.
Zaraźliwość kurzajek wynika bezpośrednio z natury wirusa HPV. Wirus ten atakuje komórki naskórka, powodując ich nadmierny wzrost i nieprawidłową keratynizację, co manifestuje się jako charakterystyczna brodawka. Wirusy HPV mogą przetrwać na różnych powierzchniach, takich jak ręczniki, obuwie, podłogi w miejscach publicznych (np. baseny, szatnie), a także na przedmiotach codziennego użytku. Kontakt bezpośredni ze skórą osoby zakażonej, zwłaszcza jeśli skóra jest uszkodzona (zadrapania, otarcia), stanowi najczęstszą drogę transmisji.
Należy podkreślić, że nie każdy kontakt z wirusem HPV musi prowadzić do powstania kurzajek. Nasz układ odpornościowy odgrywa kluczową rolę w obronie przed infekcją. Osoby z osłabioną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne lub zmagające się ze stresem, są bardziej podatne na rozwój brodawek po ekspozycji na wirusa. Zrozumienie tych czynników jest istotne dla pełnego obrazu problemu, jakim jest zaraźliwość kurzajek.
Jakie są drogi przenoszenia wirusa brodawek skórnych?
Drogi przenoszenia wirusa brodawek skórnych, czyli HPV odpowiedzialnego za powstawanie kurzajek, są zróżnicowane i obejmują zarówno kontakt bezpośredni, jak i pośredni. Najczęściej do zakażenia dochodzi przez bezpośredni kontakt skóra do skóry z osobą, która posiada aktywne zmiany wirusowe. Wirus wnika do organizmu przez mikrouszkodzenia naskórka, które mogą być niezauważalne gołym okiem. Dlatego nawet niewielkie skaleczenie, zadrapanie czy pęknięcie skóry stanowi potencjalną bramę dla wirusa.
Kontakt pośredni jest równie istotny i często niedoceniany. Wirus HPV może przetrwać przez pewien czas na powierzchniach, z którymi styka się osoba zakażona. Miejsca o podwyższonej wilgotności, takie jak baseny, sauny, łaźnie, prysznice publiczne czy szatnie, stanowią idealne środowisko do przetrwania wirusa. Wspólne korzystanie z ręczników, obuwia, mat do ćwiczeń czy innych przedmiotów osobistych również może prowadzić do transmisji. Warto pamiętać, że wirus może być obecny na klamkach, poręczach czy innych często dotykanych przedmiotach.
Samoinfekcja, czyli autoinokulacja, to kolejna ważna droga rozprzestrzeniania wirusa. Osoba posiadająca kurzajki może nieświadomie przenieść wirusa z jednej części ciała na inną. Na przykład, drapanie kurzajki na dłoni może spowodować przeniesienie wirusa na inne palce, na twarz lub inne obszary skóry. Ta zdolność wirusa do rozprzestrzeniania się w obrębie jednego organizmu sprawia, że leczenie staje się często bardziej złożone i wymaga cierpliwości oraz konsekwencji.
W jakich sytuacjach jesteśmy najbardziej narażeni na zarażenie kurzajkami?
Istnieje szereg sytuacji, w których jesteśmy szczególnie narażeni na zarażenie kurzajkami, co wynika z większego ryzyka kontaktu z wirusem HPV lub osłabienia naturalnych barier ochronnych organizmu. Miejsca publiczne o dużej wilgotności i cieple, takie jak baseny, sauny, siłownie czy szatnie, stanowią idealne środowisko dla wirusa. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko kontaktu z wirusami obecnymi na podłodze czy wilgotnych powierzchniach. Dlatego noszenie obuwia ochronnego w takich lokalizacjach jest wysoce zalecane.
Dzieci są grupą szczególnie narażoną na rozwój kurzajek. Ich skóra jest delikatniejsza, a układ odpornościowy wciąż się rozwija, co czyni je bardziej podatnymi na infekcje wirusowe. Dzieci często bawią się w miejscach, gdzie wirus może być obecny, na przykład na placach zabaw czy w piaskownicach, a także mają tendencję do drapania zmian skórnych, co ułatwia ich rozprzestrzenianie. Ponadto, fakt, że dzieci często dzielą się zabawkami i blisko ze sobą obcują, sprzyja transmisji wirusa.
Osoby z osłabioną odpornością, niezależnie od przyczyny, są bardziej podatne na infekcję wirusem HPV. Do takich sytuacji należą między innymi: przewlekły stres, niedobory żywieniowe, choroby autoimmunologiczne, zakażenie wirusem HIV, a także przyjmowanie leków immunosupresyjnych po przeszczepach narządów lub w przebiegu chorób zapalnych. W takich przypadkach nawet niewielka ekspozycja na wirusa może skutkować rozwojem brodawek, a ich leczenie może być trudniejsze i dłuższe.
Jak zapobiegać rozprzestrzenianiu się kurzajek u siebie i innych?
Zapobieganie rozprzestrzenianiu się kurzajek, zarówno u siebie, jak i u innych osób, opiera się na kilku kluczowych zasadach higieny i ostrożności. Podstawowym elementem jest unikanie bezpośredniego kontaktu z istniejącymi zmianami skórnymi. Dotyczy to zarówno kontaktu ze skórą osoby zakażonej, jak i dotykania własnych kurzajek, a następnie innych części ciała. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami lub po dotknięciu kurzajki, jest niezwykle ważne.
Szczególną uwagę należy zwrócić na miejsca publiczne, gdzie ryzyko infekcji jest zwiększone. W basenach, saunach czy szatniach zawsze należy nosić klapki lub inne obuwie ochronne. Unikanie dzielenia się przedmiotami osobistymi, takimi jak ręczniki, skarpetki czy obuwie, jest kolejnym istotnym środkiem zapobiegawczym. Dbanie o higienę stóp, regularne obcinanie paznokci i utrzymywanie skóry w dobrej kondycji, bez otarć i skaleczeń, również zmniejsza ryzyko infekcji. Jeśli posiadamy kurzajki, warto je zakrywać, na przykład plastrem, aby ograniczyć kontakt z otoczeniem i zapobiec samoinfekcji.
W przypadku dzieci, oprócz powyższych zaleceń, ważne jest edukowanie ich na temat higieny i unikania dotykania zmian skórnych. Warto również dbać o ich ogólną odporność poprzez zdrową dietę i odpowiednią ilość snu. W przypadku podejrzenia zarażenia lub pojawienia się pierwszych zmian, kluczowe jest szybkie skonsultowanie się z lekarzem lub dermatologiem. Wczesne leczenie nie tylko przyspiesza pozbycie się problemu, ale również znacząco ogranicza ryzyko dalszego rozprzestrzeniania się wirusa.
Czy noszenie OCP przewoźnika chroni przed kurzajkami?
Kwestia, czy noszenie OCP przewoźnika chroni przed kurzajkami, wymaga doprecyzowania, ponieważ termin OCP (Odpowiedzialność Cywilna Przewoźnika) odnosi się do ubezpieczenia związanego z transportem osób lub towarów i nie ma żadnego związku z ochroną przed infekcjami wirusowymi, takimi jak kurzajki. Wirus brodawczaka ludzkiego (HPV) przenosi się drogą kontaktu bezpośredniego lub pośredniego, a nie poprzez sytuacje związane z prowadzeniem działalności transportowej.
Należy wyraźnie rozróżnić dwa odrębne obszary. Z jednej strony mamy do czynienia z problemem medycznym, jakim są kurzajki i wirus HPV, który je wywołuje. Z drugiej strony, OCP przewoźnika to polisa ubezpieczeniowa mająca na celu ochronę przewoźnika przed roszczeniami finansowymi wynikającymi z wypadków lub szkód powstałych w związku z transportem. Ubezpieczenie to nie zapewnia żadnej ochrony immunologicznej ani nie zapobiega zakażeniom.
Dlatego też, jeśli szukamy sposobów na ochronę przed kurzajkami, powinniśmy skupić się na środkach higieny osobistej, unikaniu kontaktu z wirusem oraz wzmacnianiu układu odpornościowego. Noszenie OCP przewoźnika jest istotne dla bezpieczeństwa finansowego przedsiębiorcy transportowego, ale nie ma żadnego wpływu na ryzyko zachorowania na kurzajki czy jakiekolwiek inne choroby wirusowe. W celu uzyskania informacji na temat ochrony przed kurzajkami, należy zasięgnąć porady lekarza lub dermatologa.
Jak długo wirus brodawek pozostaje aktywny poza organizmem?
Czas, przez jaki wirus brodawek ludzkiego (HPV) pozostaje aktywny poza organizmem, jest zmienny i zależy od wielu czynników, takich jak warunki środowiskowe. Wirusy brodawek są dość odporne i potrafią przetrwać w środowisku zewnętrznym przez pewien czas, co zwiększa ryzyko transmisji. Kluczowe jest zrozumienie, że kurzajki są zaraźliwe od momentu pojawienia się pierwszych zmian na skórze, aż do momentu ich całkowitego wyleczenia.
W sprzyjających warunkach, takich jak wilgotne i ciepłe środowisko (np. baseny, szatnie), wirus HPV może przetrwać na powierzchniach nawet przez kilka dni, a czasem nawet dłużej. Na przykład, na powierzchniach takich jak podłogi, klamki czy ręczniki, wirus może pozostać zakaźny przez okres od kilku godzin do nawet kilku dni. Suchość i wysoka temperatura, a także promieniowanie UV, mogą przyspieszać dezaktywację wirusa, ale w typowych warunkach domowych czy publicznych, jego żywotność jest na tyle długa, aby stanowić realne zagrożenie.
Dlatego właśnie tak ważne jest przestrzeganie zasad higieny i unikanie kontaktu z potencjalnie zakażonymi powierzchniami. Regularne dezynfekowanie przedmiotów, z którymi mamy częsty kontakt, a także dbanie o czystość w miejscach publicznych, może znacząco zredukować ryzyko transmisji wirusa. Zrozumienie, jak długo wirus może przetrwać poza organizmem, pozwala nam podejmować bardziej świadome działania profilaktyczne.
Jak rozpoznać kurzajki i odróżnić je od innych zmian skórnych?
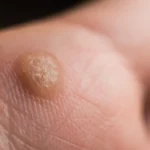
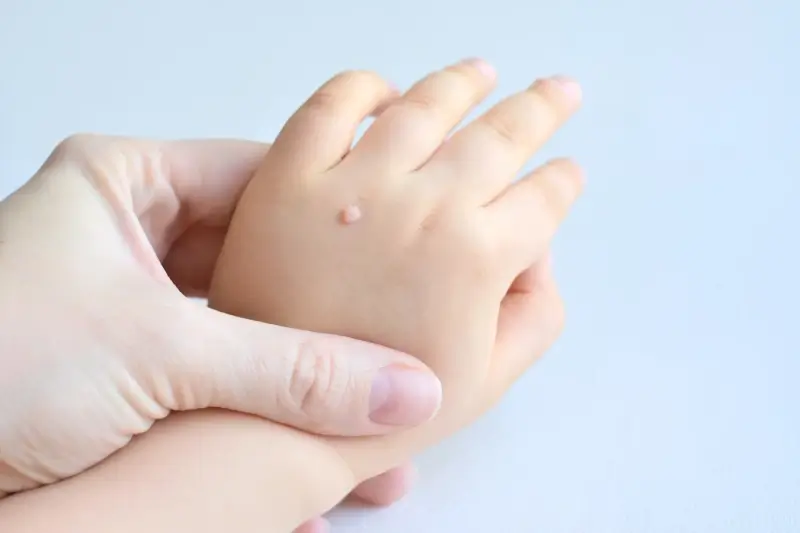
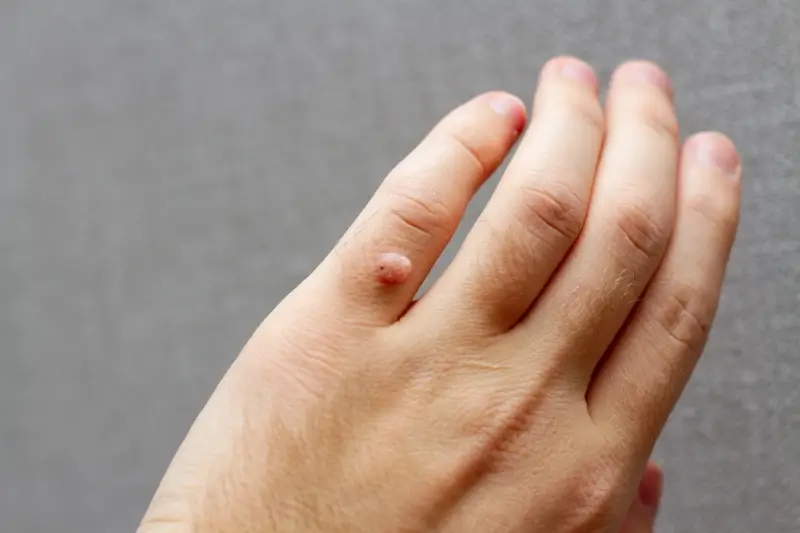
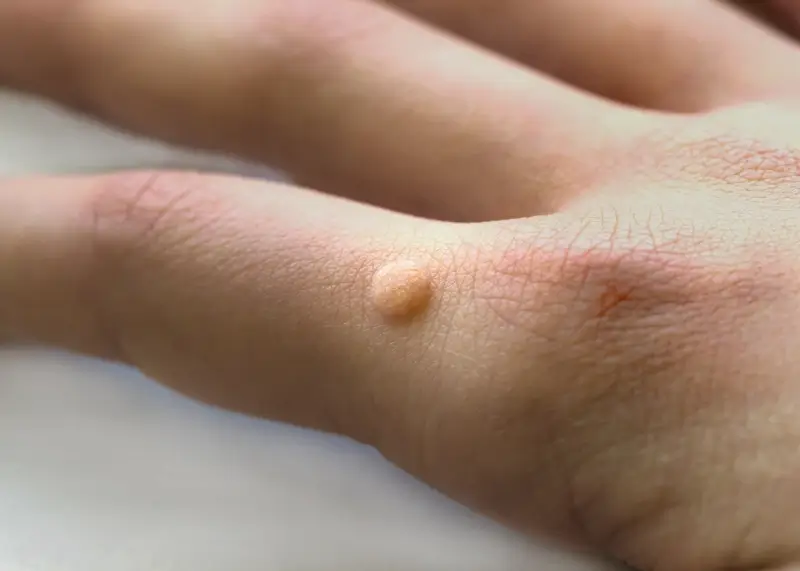
Rozpoznanie kurzajek i odróżnienie ich od innych, potencjalnie groźniejszych zmian skórnych jest kluczowe dla właściwego leczenia i zapobiegania rozprzestrzenianiu się infekcji. Kurzajki, inaczej brodawki, mają charakterystyczny wygląd i lokalizację. Najczęściej pojawiają się na dłoniach (brodawki zwykłe), stopach (brodawki podeszwowe, często określane jako kurzajki na piętach lub palcach), a także na łokciach, kolanach i twarzy. Zazwyczaj mają szorstką, nierówną powierzchnię, często przypominającą kalafior lub brokuł.
Brodawki zwykłe są zazwyczaj pojedynczymi zmianami, choć mogą tworzyć grupy. Mają nieregularny kształt i mogą mieć ciemne punkciki w środku, które są zatkanymi naczyniami krwionośnymi. Brodawki podeszwowe, umiejscowione na stopach, mogą być bolesne podczas chodzenia, ponieważ nacisk ciężaru ciała wpycha je do wnętrza skóry. Często są płaskie i otoczone zrogowaciałą skórą, co utrudnia ich identyfikację na pierwszy rzut oka.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona barwnikowe (pieprzyki), brodawki łojotokowe, odciski czy nawet niektóre nowotwory skóry. Znamiona barwnikowe zazwyczaj mają gładką powierzchnię i symetryczny kształt, choć ich wygląd może być bardzo zróżnicowany. Brodawki łojotokowe są zazwyczaj brązowe lub czarne, mają tłustą powierzchnię i często są dobrze odgraniczone. Odciski są zazwyczaj twarde, okrągłe i mają gładką powierzchnię, często z widocznym rdzeniem. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Jakie są metody leczenia kurzajek i kiedy należy udać się do lekarza?
Metody leczenia kurzajek są różnorodne i zależą od wielkości, lokalizacji oraz liczby zmian, a także od indywidualnej odpowiedzi organizmu na terapię. Wiele kurzajek ustępuje samoistnie w ciągu kilku miesięcy lub lat, szczególnie u dzieci, dzięki działaniu układu odpornościowego. Jednakże, ze względu na ich zaraźliwość i nieestetyczny wygląd, wiele osób decyduje się na aktywne leczenie.
Popularne metody domowe obejmują stosowanie preparatów dostępnych bez recepty, zawierających kwas salicylowy lub mocznika, które pomagają złuszczać naskórek i stopniowo usuwać brodawkę. Inne metody to np. krioterapia domowa (zamrażanie), choć jest ona mniej skuteczna niż zabiegi profesjonalne. Należy pamiętać, że metody domowe wymagają cierpliwości i regularności, a także mogą powodować podrażnienia skóry.
W przypadku braku skuteczności metod domowych, nawracających kurzajek, licznych zmian, brodawek zlokalizowanych w trudnych miejscach (np. okolice paznokci, twarz), lub gdy mamy do czynienia z osobami o obniżonej odporności, konieczna jest wizyta u lekarza dermatologa. Lekarz może zastosować profesjonalne metody leczenia, takie jak:
- Krioterapia ciekłym azotem – zamrażanie brodawki w bardzo niskiej temperaturze, co prowadzi do jej zniszczenia.
- Elektrokoagulacja – usuwanie brodawki za pomocą prądu elektrycznego.
- Laseroterapia – niszczenie brodawki za pomocą wiązki lasera.
- Terapia miejscowa lekami na receptę – np. preparaty zawierające podofiliny lub imikwimod, które stymulują układ odpornościowy do walki z wirusem.
- Chirurgiczne wycięcie – stosowane w rzadkich przypadkach, gdy inne metody zawodzą.
Decyzję o wyborze metody leczenia podejmuje lekarz po dokładnym zbadaniu pacjenta. Ważne jest, aby nie próbować samodzielnie wycinać lub zdrapywać brodawek, ponieważ może to prowadzić do infekcji, blizn i rozprzestrzeniania wirusa.
„`