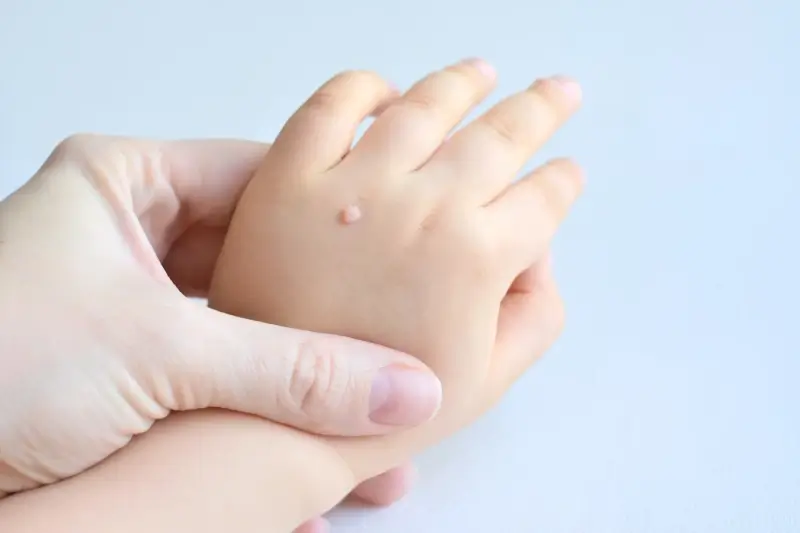
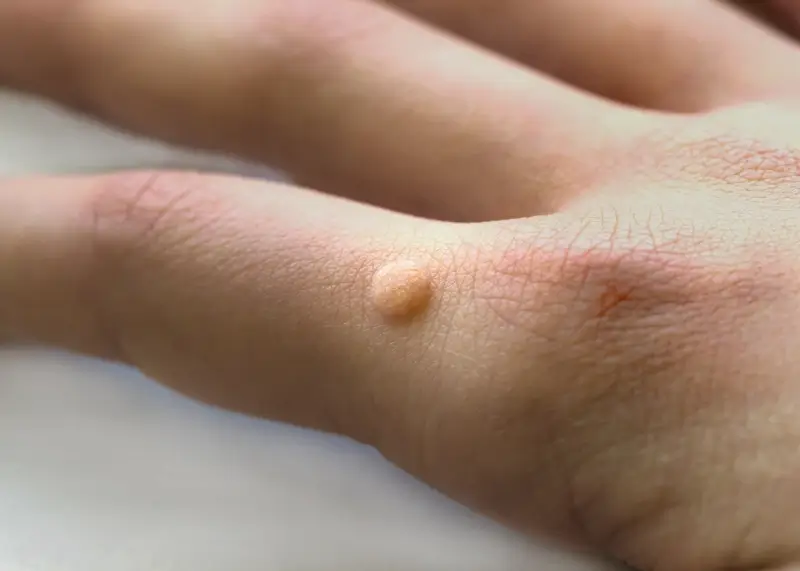
Kurzajki, znane również jako brodawki, to powszechny problem skórny, który dotyka zarówno dzieci, jak i dorosłych. Choć zazwyczaj nie stanowią one poważnego zagrożenia dla zdrowia, ich obecność może budzić niepokój, zwłaszcza jeśli pojawiają się w widocznych miejscach lub towarzyszą im inne dolegliwości. Zrozumienie natury kurzajek, ich przyczyn, sposobów przenoszenia oraz potencjalnych zagrożeń jest kluczowe do właściwego reagowania i zapobiegania ich rozprzestrzenianiu się.
Wiele osób zastanawia się, czy kurzajki mogą być groźne. Odpowiedź na to pytanie nie jest jednoznaczna i zależy od wielu czynników, takich jak rodzaj kurzajki, jej lokalizacja, stan układu odpornościowego danej osoby oraz ewentualne komplikacje. W większości przypadków kurzajki są łagodne i mogą ustąpić samoistnie. Jednakże, w pewnych sytuacjach mogą prowadzić do dyskomfortu, bólu, a nawet do rzadszych, ale poważniejszych konsekwencji. Dlatego warto zgłębić temat, aby rozwiać wszelkie wątpliwości i podjąć odpowiednie kroki.
Celem niniejszego artykułu jest kompleksowe omówienie zagadnienia, czy kurzajki są groźne. Przedstawimy szczegółowe informacje na temat wirusa brodawczaka ludzkiego (HPV), który jest główną przyczyną ich powstawania. Dowiemy się, jak dochodzi do zakażenia, jakie są najczęstsze rodzaje kurzajek i gdzie się pojawiają. Szczególną uwagę poświęcimy potencjalnym zagrożeniom związanym z kurzajkami, w tym ryzyku rozwoju nowotworów w przypadku niektórych typów HPV. Omówimy również, kiedy należy udać się do lekarza i jakie metody leczenia są dostępne, aby skutecznie pozbyć się niechcianych zmian skórnych.
Zrozumienie natury kurzajek i ich przyczyn powstawania
Kurzajki to zmiany skórne wywołane przez wirusa brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten występuje w ponad stu różnych typach, z których niektóre są odpowiedzialne za powstawanie brodawek na skórze, a inne za zmiany w obrębie błon śluzowych, w tym narządów płciowych. Zakażenie wirusem HPV jest bardzo powszechne i często dochodzi do niego w dzieciństwie i okresie dojrzewania. Warto podkreślić, że wirus ten preferuje uszkodzony naskórek, dlatego łatwiej wnika do organizmu przez drobne skaleczenia, otarcia czy pęknięcia skóry.
Istnieje wiele dróg przenoszenia wirusa HPV. Najczęściej dochodzi do zakażenia poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną, nawet jeśli zmiany są niewidoczne. Miejsca takie jak baseny, siłownie, szatnie, czy wspólne prysznice stanowią idealne środowisko do rozprzestrzeniania się wirusa ze względu na wilgotne i ciepłe warunki. Możliwe jest również zakażenie pośrednie, poprzez kontakt z przedmiotami, które miały styczność z zainfekowaną skórą, takimi jak ręczniki, obuwie czy narzędzia do pielęgnacji stóp. Wirus może również przenosić się poprzez autoinokulację, czyli samoinfekcję, gdy osoba dotyka kurzajki, a następnie dotyka innej części swojego ciała, co prowadzi do pojawienia się nowych zmian.
Sam wygląd kurzajki zależy od jej lokalizacji i typu wirusa. Najczęściej spotykane są kurzajki zwykłe, które pojawiają się na dłoniach i palcach, mają chropowatą powierzchnię i mogą być otoczone stanem zapalnym. Kurzajki na stopach, zwane brodawkami podeszwowymi, często są bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Mogą tworzyć się pojedynczo lub w skupiskach, tworząc mozaikę brodawek. Istnieją również kurzajki płaskie, które są mniejsze, gładkie i zazwyczaj pojawiają się na twarzy i grzbietach dłoni, a także kurzajki nitkowate, które mają wydłużony kształt i często występują wokół ust i na szyi.
Potencjalne zagrożenia zdrowotne związane z obecnością kurzajek
Chociaż większość kurzajek jest łagodna i nie stanowi bezpośredniego zagrożenia dla zdrowia, istnieją pewne sytuacje, w których ich obecność może budzić większy niepokój. Przede wszystkim, kurzajki mogą być źródłem dyskomfortu, bólu i prowadzić do problemów estetycznych, szczególnie gdy pojawiają się w widocznych miejscach, takich jak twarz czy dłonie. Brodawki podeszwowe mogą znacząco utrudniać chodzenie, powodując ostry ból przy każdym kroku. Niekiedy mogą się nawracać lub rozprzestrzeniać, co stanowi źródło frustracji i wymaga cierpliwości w leczeniu.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą mieć poważniejsze podłoże. Niektóre zmiany skórne mogą przypominać kurzajki, ale w rzeczywistości mogą być zmianami przedrakowymi lub nowotworowymi. Dlatego też, jeśli pojawi się nowa, szybko rosnąca, nietypowo wyglądająca zmiana skórna, która krwawi lub zmienia kształt, konieczna jest konsultacja z lekarzem dermatologiem w celu postawienia prawidłowej diagnozy. Samodiagnoza i nieodpowiednie leczenie mogą opóźnić właściwą terapię.
Bardziej poważne zagrożenie wiąże się z niektórymi typami wirusa HPV, które są onkogenne, czyli mogą prowadzić do rozwoju nowotworów. Dotyczy to przede wszystkim HPV przenoszonych drogą płciową, które są główną przyczyną raka szyjki macicy, ale mogą również wywoływać raka sromu, pochwy, prącia, odbytu czy gardła. Choć kurzajki skórne zazwyczaj nie są wywoływane przez te onkogenne typy wirusa, istnieją wyjątki. Osoby z obniżoną odpornością, na przykład po przeszczepach narządów lub zakażone wirusem HIV, są bardziej narażone na rozwój zmian przedrakowych i rakowych w wyniku zakażenia HPV, zarówno skórnego, jak i błon śluzowych.
Oto kilka sytuacji, kiedy warto zwrócić szczególną uwagę na kurzajki:
- Pojawienie się nowych zmian skórnych, które szybko rosną lub zmieniają wygląd.
- Kurzajki zlokalizowane w miejscach narażonych na ucisk i tarcie, które powodują ból.
- Występowanie licznych, rozprzestrzeniających się kurzajek, zwłaszcza u osób z osłabioną odpornością.
- Zmiany skórne, które krwawią, sączą się, swędzą lub są bolesne.
- Kurzajki pojawiające się w okolicach narządów płciowych, które mogą być związane z onkogennymi typami HPV.
Kiedy należy skonsultować się z lekarzem w przypadku kurzajek?
W większości przypadków łagodne kurzajki, które nie powodują dyskomfortu ani nie budzą podejrzeń, można próbować leczyć domowymi sposobami lub preparatami dostępnymi bez recepty. Jednakże, istnieją pewne symptomy i okoliczności, które powinny skłonić nas do wizyty u lekarza, najczęściej dermatologa. Wczesna konsultacja pozwala na prawidłową diagnozę, wykluczenie innych, poważniejszych schorzeń skórnych oraz wdrożenie najskuteczniejszego leczenia.
Szczególną uwagę należy zwrócić na zmiany, które wyglądają nietypowo. Jeśli kurzajka jest bardzo duża, szybko rośnie, zmienia kolor, kształt, krwawi lub pojawiają się wokół niej stany zapalne, nie należy zwlekać z wizytą u specjalisty. Może to być objaw innej choroby skóry, a nawet zmiany nowotworowej. Lekarz dermatolog jest w stanie odróżnić kurzajkę od innych zmian, takich jak znamiona, brodawki łojotokowe, czy nawet niektóre rodzaje raka skóry.
Kolejnym sygnałem alarmowym jest ból. Brodawki podeszwowe, zlokalizowane na stopach, często powodują dyskomfort podczas chodzenia. Jeśli ból jest silny i utrudnia codzienne funkcjonowanie, konieczna jest interwencja medyczna. Podobnie, jeśli kurzajka znajduje się w miejscu narażonym na ciągłe tarcie, na przykład na dłoniach czy pod paznokciami, może powodować pękanie skóry i stany zapalne, co również wymaga konsultacji lekarskiej.
Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy zakażonych wirusem HIV, powinny być szczególnie ostrożne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i częściej nawracać. Dodatkowo, u osób z obniżoną odpornością istnieje zwiększone ryzyko rozwoju zmian przedrakowych i rakowych, szczególnie w przypadku infekcji onkogennymi typami HPV. Dlatego też, każda nowa zmiana skórna u takiej osoby powinna być natychmiast skonsultowana z lekarzem.
Warto również udać się do lekarza, jeśli kurzajki nawracają pomimo stosowanego leczenia, lub jeśli domowe metody leczenia okazują się nieskuteczne. Czasami konieczne jest zastosowanie silniejszych preparatów na receptę lub profesjonalnych metod terapeutycznych dostępnych w gabinecie lekarza. Lokalizacja kurzajek ma również znaczenie – brodawki na twarzy, narządach płciowych lub w okolicach oczu wymagają szczególnej uwagi i powinny być leczone pod nadzorem specjalisty, aby uniknąć powikłań i blizn.
Metody leczenia kurzajek i zapobieganie ich powstawaniu
Istnieje wiele skutecznych metod leczenia kurzajek, które można podzielić na metody domowe, dostępne bez recepty, oraz metody stosowane przez lekarzy. Wybór odpowiedniej metody zależy od rodzaju kurzajki, jej lokalizacji, liczby zmian oraz indywidualnych predyspozycji pacjenta. Kluczowe jest jednak zrozumienie, że leczenie może wymagać czasu i cierpliwości, ponieważ wirus HPV jest trudny do całkowitego wyeliminowania z organizmu.
Metody domowe i dostępne bez recepty często opierają się na działaniu keratolitycznym, czyli złuszczającym. Preparaty z kwasem salicylowym lub mocznikiem dostępne w postaci płynów, żeli czy plastrów pomagają stopniowo usuwać zrogowaciałą warstwę skóry, stopniowo redukując kurzajkę. Ważne jest regularne stosowanie tych preparatów i ostrożność, aby nie uszkodzić otaczającej, zdrowej skóry. Zimne okłady z użyciem specjalnych aerozoli (krioterapia domowa) zamrażają zmianę, co prowadzi do jej obumarcia i odpadnięcia.
W przypadku braku skuteczności metod domowych lub gdy kurzajki są oporne na leczenie, lekarz dermatolog może zaproponować bardziej zaawansowane metody terapeutyczne. Krioterapia wykonywana w gabinecie lekarskim przy użyciu ciekłego azotu jest jedną z najczęściej stosowanych metod. Polega na zamrożeniu brodawki, co prowadzi do jej zniszczenia. Zabieg może być bolesny i wymagać kilku sesji. Elektrokoagulacja, czyli wypalanie kurzajki za pomocą prądu elektrycznego, jest kolejną skuteczną metodą, szczególnie w przypadku uporczywych zmian.
Laseroterapia, wykorzystująca wiązkę lasera do niszczenia tkanki kurzajki, jest nowoczesną i często bardzo skuteczną metodą. Jest ona stosowana zwłaszcza w przypadku trudnych do usunięcia zmian lub gdy inne metody zawiodły. W niektórych przypadkach lekarz może zastosować leczenie farmakologiczne, w tym preparaty zawierające silniejsze kwasy, czy nawet immunoterapię, która polega na stymulowaniu układu odpornościowego do walki z wirusem. Czasami, w przypadku bardzo rozległych zmian, rozważa się chirurgiczne wycięcie kurzajki, jednak wiąże się to z ryzykiem powstania blizn.
Zapobieganie powstawaniu kurzajek jest równie ważne jak ich leczenie. Kluczowe jest unikanie bezpośredniego kontaktu z osobami posiadającymi widoczne zmiany skórne. W miejscach publicznych, takich jak baseny, siłownie czy sauny, należy nosić klapki lub inne obuwie ochronne. Należy dbać o higienę osobistą, unikać dzielenia się ręcznikami, golarkami czy innymi przedmiotami osobistymi. Warto również wzmacniać układ odpornościowy poprzez zdrową dietę, odpowiednią ilość snu i aktywność fizyczną, ponieważ silny organizm jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym wirusa HPV.
Czy kurzajki mogą samoistnie zniknąć i kiedy jest to możliwe?
Jedną z najbardziej optymistycznych informacji dotyczących kurzajek jest fakt, że w wielu przypadkach mogą one ustąpić samoistnie, bez konieczności interwencji medycznej. Jest to zjawisko stosunkowo częste, zwłaszcza u dzieci i osób z silnym układem odpornościowym. Organizm, rozpoznając obecność wirusa HPV, mobilizuje swoje siły obronne do walki z infekcją, co w efekcie prowadzi do zaniku brodawki. Czas potrzebny na samoistne ustąpienie kurzajki jest bardzo zróżnicowany i może wynosić od kilku tygodni do nawet kilku lat.
Samoistne ustąpienie kurzajek jest bardziej prawdopodobne u osób, których układ odpornościowy funkcjonuje prawidłowo. Młody wiek, zdrowy tryb życia, brak chorób przewlekłych osłabiających odporność – to wszystko sprzyja naturalnej eliminacji wirusa. Warto podkreślić, że nawet jeśli kurzajka zniknie samoistnie, oznacza to, że układ odpornościowy poradził sobie z wirusem w danym miejscu, ale nie gwarantuje to całkowitego pozbycia się go z organizmu. Istnieje ryzyko ponownego pojawienia się kurzajek w przyszłości, jeśli dojdzie do kolejnego zakażenia lub reaktywacji wirusa w wyniku obniżonej odporności.
Choć czekanie na samoistne zniknięcie kurzajki może być kuszące, istnieją sytuacje, w których nie jest to najlepsze rozwiązanie. Jeśli kurzajka jest bolesna, umiejscowiona w widocznym miejscu, szybko się rozprzestrzenia lub budzi jakiekolwiek wątpliwości co do jej charakteru, zaleca się skonsultowanie z lekarzem. Zwlekanie z leczeniem może prowadzić do jej powiększenia, utrudniając późniejsze usunięcie, a także zwiększyć ryzyko przeniesienia wirusa na inne części ciała lub na inne osoby.
Czasami obserwuje się również zjawisko „zniknięcia” kurzajek w wyniku tzw. „leczenia okultystycznego”. Polega ono na tym, że osoba, wierząc w skuteczność pewnej metody (np. smarowania brodawki sokiem z cytryny, przyłożenia ziemniaka, czy noszenia specjalnego amuletu), zaczyna stosować ją regularnie. W tym samym czasie układ odpornościowy może naturalnie zwalczać wirusa, a osoba przypisuje sukces metodzie, która w rzeczywistości nie miała żadnego medycznego wpływu. Niemniej jednak, jeśli taka wiara prowadzi do regularnego dotykania i ewentualnego mechanicznego usuwania drobnych fragmentów kurzajki, może to w pewnym stopniu wspomagać proces gojenia.
Podsumowując, samoistne ustąpienie kurzajek jest realnym zjawiskiem, szczególnie u młodych i zdrowych osób. Jednakże, nie należy polegać wyłącznie na tym mechanizmie, zwłaszcza w przypadku uporczywych, bolesnych lub nietypowo wyglądających zmian. W takich sytuacjach konsultacja lekarska i odpowiednie leczenie są kluczowe dla szybkiego powrotu do zdrowia i komfortu.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem brodawczaka ludzkiego (HPV), który jest przyczyną powstawania kurzajek. Jest to pierwsza linia obrony organizmu przed wszelkimi patogenami, w tym wirusami. Kiedy wirus HPV wnika do organizmu, komórki układu odpornościowego, takie jak limfocyty T i komórki NK (natural killers), są aktywowane w celu jego zwalczania. Proces ten może być długotrwały i w pełni skuteczny tylko wtedy, gdy układ odpornościowy funkcjonuje prawidłowo.
W przypadku dzieci i młodych osób układ odpornościowy jest zazwyczaj w pełni rozwinięty i sprawny, co tłumaczy, dlaczego kurzajki u nich często znikają samoistnie. Ich organizmy potrafią skuteczniej rozpoznawać i eliminować wirusa HPV. Z czasem, po pierwszym kontakcie z wirusem, organizm może wykształcić pewną odporność, co zmniejsza ryzyko nawrotów lub ułatwia ich zwalczanie w przyszłości. Jednakże, wirus HPV występuje w wielu odmianach, więc możliwe jest ponowne zakażenie innymi typami wirusa lub reaktywacja istniejącego zakażenia.
Z drugiej strony, u osób z osłabionym układem odpornościowym, walka z wirusem HPV jest znacznie utrudniona. Dzieje się tak w przypadku osób cierpiących na choroby autoimmunologiczne, przyjmujących leki immunosupresyjne po przeszczepach narządów, czy osób zakażonych wirusem HIV. W takich sytuacjach wirus HPV może się swobodnie namnażać, prowadząc do powstawania licznych, rozległych i trudnych do leczenia kurzajek. Co więcej, u tych osób istnieje znacznie zwiększone ryzyko rozwoju zmian przedrakowych i nowotworowych, związanych z onkogennymi typami wirusa HPV, zwłaszcza w obrębie błon śluzowych.
Warto podkreślić, że nawet u osób z silnym układem odpornościowym, całkowite wyeliminowanie wirusa HPV z organizmu nie zawsze jest możliwe. Wirus może pozostawać w stanie uśpienia w komórkach skóry, czekając na sprzyjające warunki do reaktywacji. Długotrwały stres, niedobory żywieniowe, przewlekłe choroby, czy przyjmowanie niektórych leków mogą czasowo obniżyć sprawność układu odpornościowego, co może sprzyjać pojawieniu się nowych kurzajek lub nawrotom istniejących.
Dlatego też, dbanie o ogólny stan zdrowia i wzmacnianie układu odpornościowego jest kluczowe nie tylko dla zapobiegania kurzajkom, ale także dla ogólnego samopoczucia i ochrony przed wieloma innymi chorobami. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu, unikanie używek i stresu to podstawowe filary wspierające prawidłowe funkcjonowanie układu odpornościowego. W przypadku podejrzenia osłabienia odporności, warto skonsultować się z lekarzem, który może zalecić odpowiednie badania i suplementację.
Podsumowanie kluczowych informacji o zagrożeniach związanych z kurzajkami
Kurzajki, choć zazwyczaj łagodne, mogą stanowić pewne zagrożenie i wywoływać niepokój u wielu osób. Zrozumienie ich natury, przyczyn powstawania i potencjalnych konsekwencji jest kluczowe dla właściwego postępowania. Główną przyczyną kurzajek jest wirus brodawczaka ludzkiego (HPV), który przenosi się przez bezpośredni kontakt, a miejsca takie jak baseny i siłownie sprzyjają jego rozprzestrzenianiu. Choć większość kurzajek skórnych nie jest groźna, mogą powodować dyskomfort, ból i problemy estetyczne.
Największe ryzyko związane z wirusem HPV dotyczy jego onkogennych typów, które mogą prowadzić do rozwoju nowotworów, zwłaszcza w obrębie narządów płciowych. Osoby z obniżoną odpornością są bardziej narażone na poważne konsekwencje zakażenia HPV. Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą wymagać pilnej interwencji lekarskiej. Wszelkie nietypowe, szybko rosnące, krwawiące lub bolesne zmiany skórne powinny być konsultowane z dermatologiem.
Istnieje wiele metod leczenia kurzajek, od domowych preparatów po zabiegi gabinetowe, takie jak krioterapia czy laseroterapia. Kluczem do sukcesu jest cierpliwość i konsekwencja. Zapobieganie polega na unikaniu kontaktu z wirusem, dbaniu o higienę i wzmacnianiu układu odpornościowego. Co istotne, kurzajki mogą ustąpić samoistnie, zwłaszcza u dzieci, ale nie należy na to bezgranicznie liczyć. Silny układ odpornościowy jest naszym najlepszym sprzymierzeńcem w walce z wirusem HPV. Pamiętajmy, że w przypadku jakichkolwiek wątpliwości lub niepokojących objawów, zawsze warto zasięgnąć porady lekarza specjalisty.