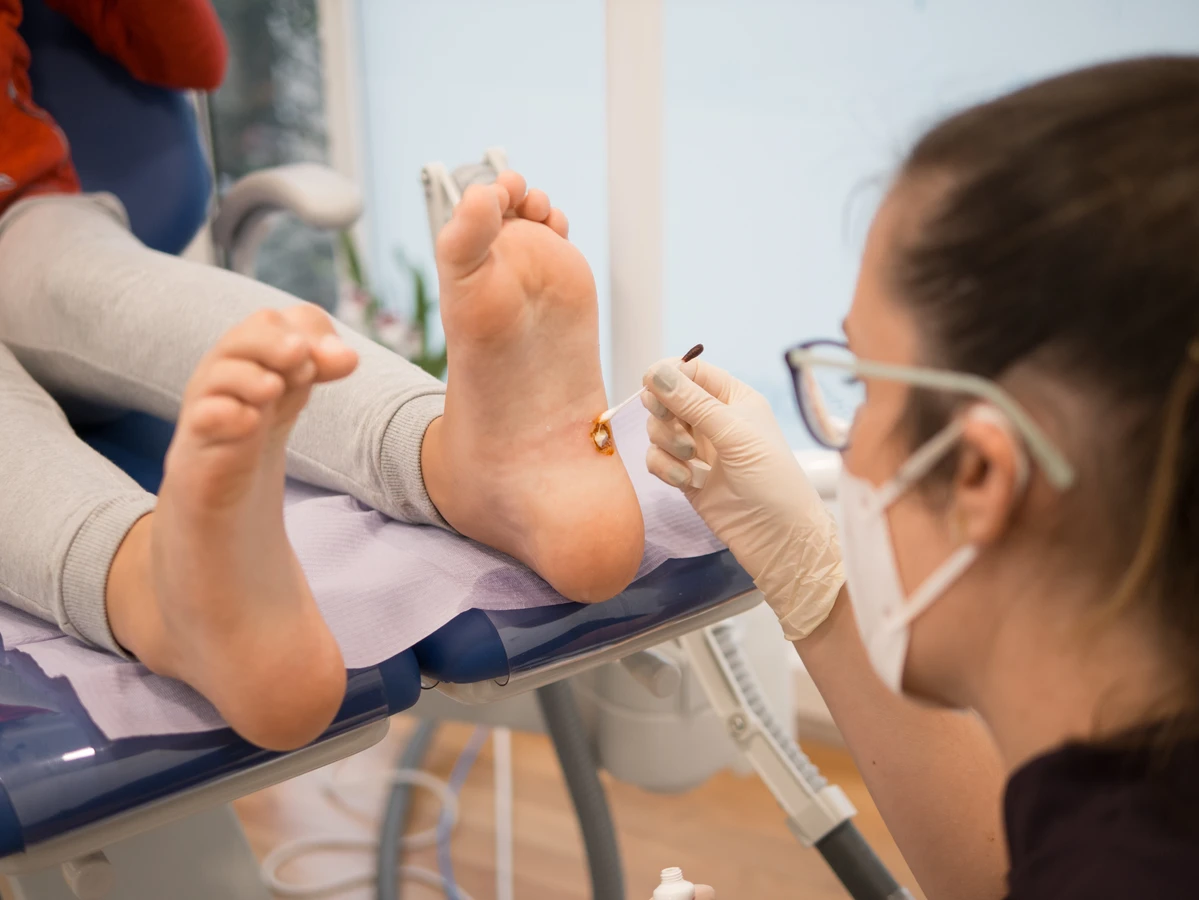
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może dotknąć osoby w każdym wieku. Choć zazwyczaj niegroźne, bywają uciążliwe i estetycznie niepożądane. Zrozumienie, od czego się robią kurzajki, jest kluczowe do ich profilaktyki i skutecznego leczenia. Ich powstawanie jest ściśle związane z infekcją wirusową, a konkretnie z wirusami brodawczaka ludzkiego (HPV). Wirusy te wnikają do naskórka, najczęściej przez mikrouszkodzenia skóry, powodując nadmierny wzrost komórek i charakterystyczne zmiany skórne. Różnorodność typów wirusa HPV skutkuje odmiennym wyglądem i lokalizacją kurzajek. Zrozumienie tego mechanizmu pozwala na podejmowanie świadomych działań zapobiegawczych i terapeutycznych.
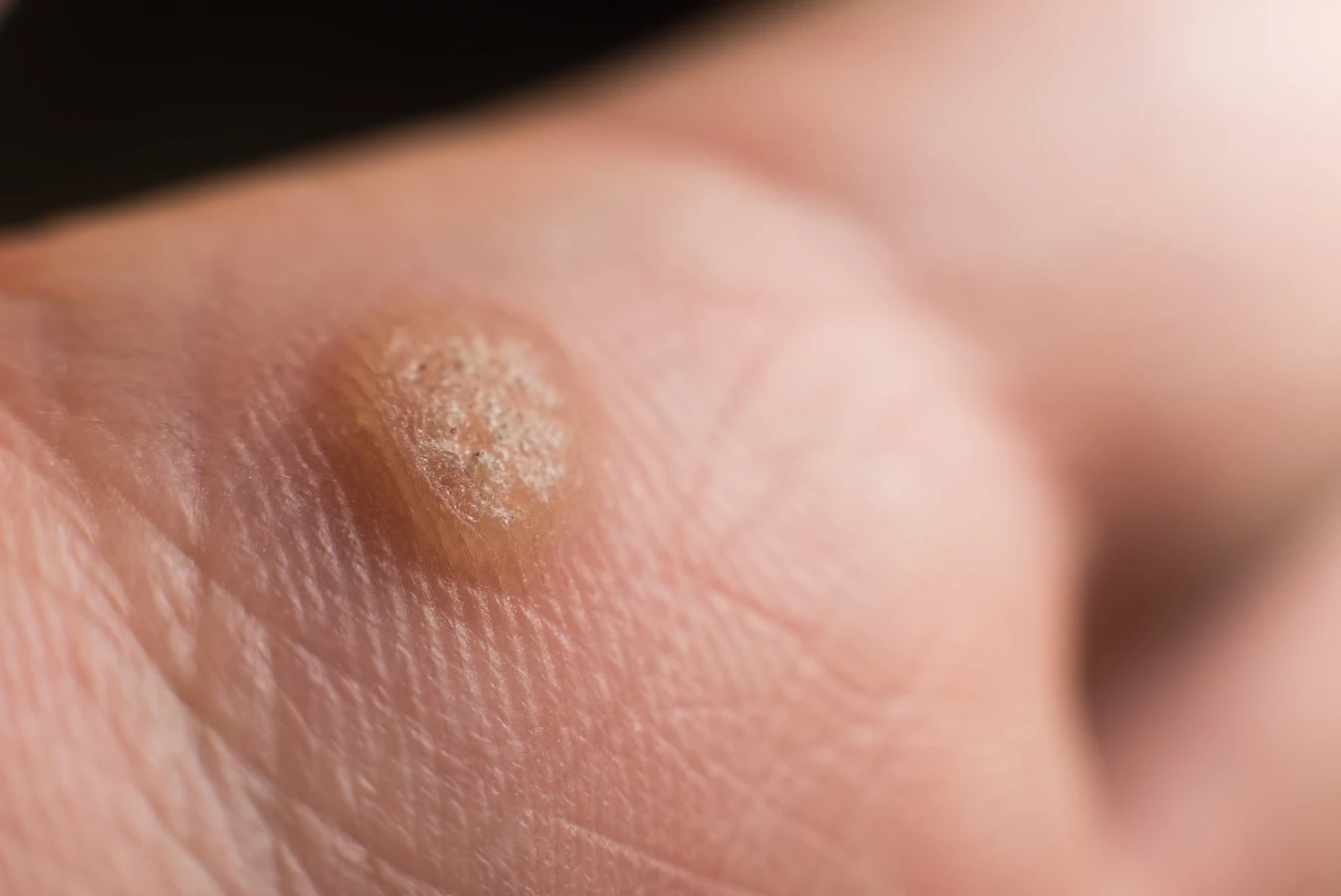
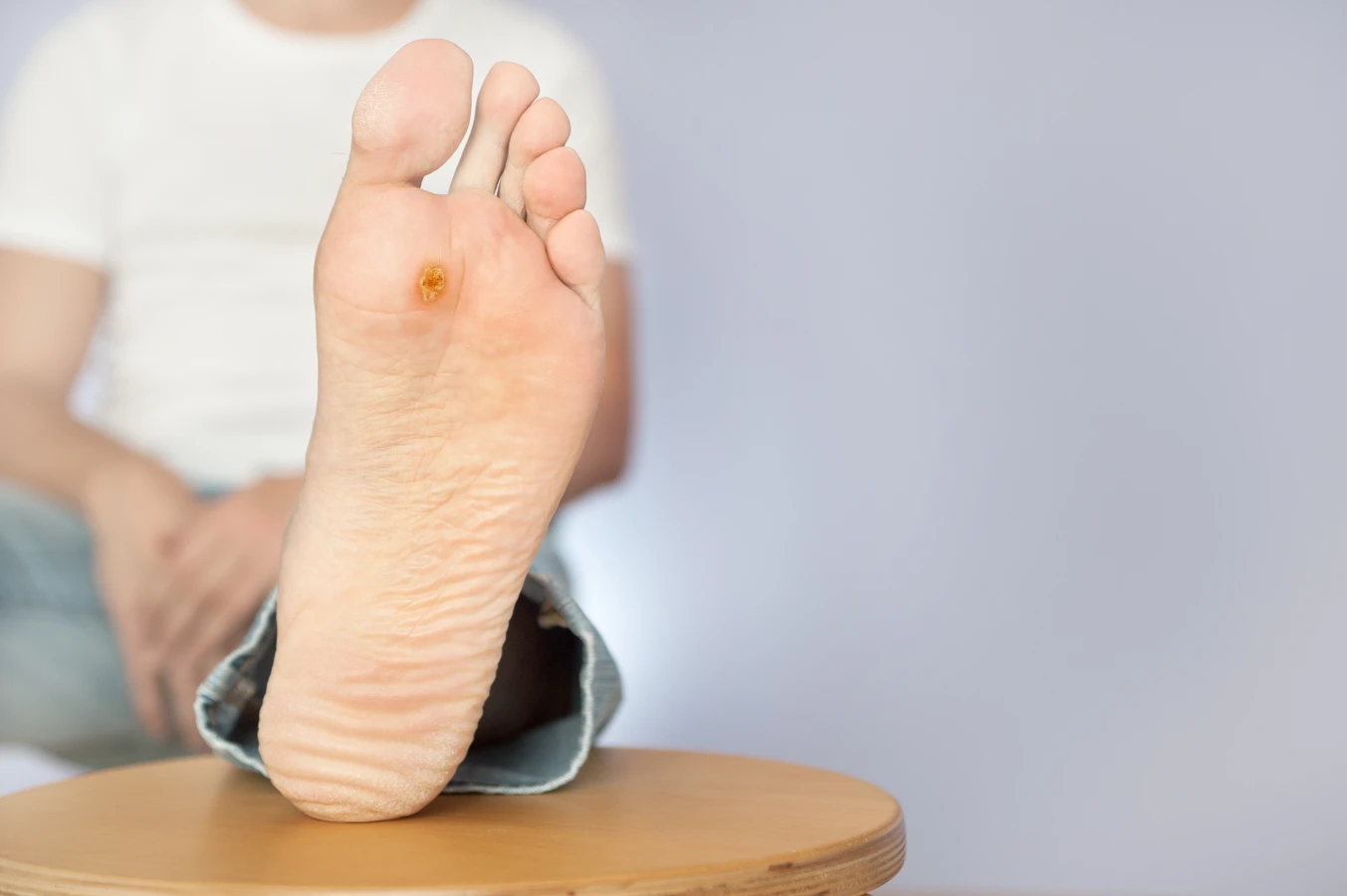
Rozpoznanie kurzajek nie jest zazwyczaj skomplikowane, jednakże ich wygląd może się różnić w zależności od lokalizacji i typu wirusa. Najczęściej przybierają formę twardych, szorstkich grudek o nieregularnej powierzchni, często z widocznymi czarnymi punktami w środku – są to zatkane naczynia krwionośne. Mogą występować pojedynczo lub w skupiskach. W niektórych przypadkach kurzajki mogą być płaskie i gładkie, szczególnie na twarzy i dłoniach. Lokalizacja kurzajek również stanowi ważny wskaznik. Najczęściej pojawiają się na dłoniach (brodawki zwykłe), stopach (brodawki podeszwowe, często bolesne podczas chodzenia), a także na twarzy i narządach płciowych (brodawki płciowe, wymagające szczególnej uwagi i konsultacji lekarskiej). Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy odciski, w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest bardzo rozpowszechniony. Istnieje ponad sto jego typów, z których około 30-40 może infekować skórę i błony śluzowe u człowieka. Te typy wirusa przenoszą się poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z zanieczyszczonymi powierzchniami, takimi jak ręczniki, podłogi w publicznych miejscach (np. baseny, siłownie) czy wspólne przybory higieny osobistej. Okres inkubacji wirusa może być bardzo zróżnicowany, od kilku tygodni do nawet kilku miesięcy, co oznacza, że osoba może być nosicielem wirusa i zarażać innych, nie mając jeszcze widocznych zmian skórnych. Układ odpornościowy odgrywa kluczową rolę w walce z infekcją. U osób z silnym systemem immunologicznym wirus może zostać zwalczony samoistnie, bez konieczności interwencji. Niestety, u osób z osłabioną odpornością (np. z powodu chorób przewlekłych, terapii immunosupresyjnej, lub po prostu w wyniku stresu i niewłaściwej diety) kurzajki mogą być bardziej uporczywe i trudniejsze do usunięcia.
Główna przyczyna powstawania kurzajek czyli wirus brodawczaka ludzkiego
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Jest to grupa wirusów, która atakuje komórki naskórka, prowadząc do ich niekontrolowanego wzrostu i tworzenia charakterystycznych, grudkowatych zmian skórnych. Wirus HPV jest bardzo powszechny i przenosi się głównie przez bezpośredni kontakt fizyczny ze skórą osoby zakażonej lub przez kontakt z przedmiotami, na których wirus przetrwał. Nawet niewielkie skaleczenie, otarcie czy pęknięcie skóry może stanowić bramę dla wirusa do wniknięcia w głąb naskórka. Szczególnie narażone są miejsca wilgotne i ciepłe, takie jak baseny, sauny czy szatnie, gdzie wirus może przetrwać na powierzchniach.
Istnieje ponad 100 różnych typów wirusa HPV, a każdy z nich może powodować nieco inne rodzaje kurzajek i mieć tendencję do lokalizowania się w określonych miejscach na ciele. Niektóre typy wirusa HPV są odpowiedzialne za powstawanie kurzajek na dłoniach i stopach, inne za te na twarzy, a jeszcze inne za brodawki płciowe, które wymagają odrębnej diagnostyki i leczenia ze względu na potencjalne powikłania. Zrozumienie, że kurzajki to choroba wirusowa, jest kluczowe dla prawidłowego podejścia do ich leczenia i zapobiegania nawrotom. Wirus ten może pozostawać w organizmie w stanie uśpienia przez długi czas, a aktywować się w sprzyjających warunkach, na przykład przy obniżonej odporności.
Warto podkreślić, że wirus HPV jest wysoce zaraźliwy. Można go przenieść poprzez bezpośredni kontakt skóra do skóry, na przykład podczas podawania ręki osobie z kurzajkami, a także pośrednio, dotykając przedmiotów, które miały kontakt z wirusem. Dzieci, ze względu na częste zabawy i kontakt fizyczny, są szczególnie podatne na infekcję. Również osoby dorosłe mogą łatwo zarazić się wirusem, zwłaszcza jeśli ich skóra jest uszkodzona lub osłabiona. Właśnie dlatego tak ważne jest przestrzeganie zasad higieny osobistej i unikanie kontaktu z potencjalnymi źródłami zakażenia. Należy pamiętać, że kurzajki mogą się szybko rozprzestrzeniać po ciele, jeśli są rozdrapywane lub drapane, ponieważ wirus jest przenoszony na inne obszary skóry.
Czynniki sprzyjające powstawaniu kurzajek i ich rozprzestrzenianiu
Choć wirus HPV jest główną przyczyną powstawania kurzajek, istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko infekcji i rozwoju tych uciążliwych zmian skórnych. Jednym z najważniejszych czynników jest obniżona odporność organizmu. Kiedy układ immunologiczny jest osłabiony, trudniej mu skutecznie zwalczać wirusy, w tym HPV. Do obniżenia odporności może dojść z wielu powodów, takich jak przewlekły stres, niedobory żywieniowe, brak snu, choroby autoimmunologiczne, przyjmowanie niektórych leków (np. immunosupresyjnych po przeszczepach) czy infekcje. Osoby zmagające się z tymi problemami są bardziej podatne na rozwój kurzajek, a te, które już je mają, mogą zauważyć ich szybsze rozprzestrzenianie się lub trudności w leczeniu.
Wilgotne i ciepłe środowisko to kolejny czynnik sprzyjający zarówno przetrwaniu wirusa HPV, jak i jego wniknięciu w skórę. Dlatego miejsca takie jak baseny, spa, siłownie, szatnie, a także publiczne prysznice czy przebieralnie są potencjalnymi ogniskami zakażeń. Wirus może przetrwać na wilgotnych powierzchniach, a drobne skaleczenia czy otarcia na stopach czy dłoniach, które są częste w wyniku chodzenia boso po tych miejscach, stanowią idealną drogę wejścia dla wirusa. Szczególnie podatne są stopy, gdzie wilgoć i ucisk od obuwia mogą powodować pękanie skóry, ułatwiając infekcję wirusem brodawczaka.
Mikrouszkodzenia skóry są kluczowym elementem w procesie infekcji. Nawet niewidoczne gołym okiem drobne ranki, zadrapania, otarcia czy pęknięcia naskórka stwarzają wirusowi HPV łatwy dostęp do głębszych warstw skóry, gdzie może on rozpocząć swoją replikację. Dzieci, które często się bawią i nie zwracają uwagi na drobne urazy, są bardziej narażone na takie mikrouszkodzenia. Podobnie osoby wykonujące prace fizyczne, które narażają skórę na otarcia, czy osoby z problemami skórnymi, takimi jak suchość skóry czy egzema, które predysponują do pękania naskórka. Z tego powodu kluczowe jest dbanie o stan skóry, nawilżanie jej i ochrona przed uszkodzeniami.
- Niewłaściwa higiena osobista, zwłaszcza w miejscach publicznych, może ułatwić transmisję wirusa.
- Noszenie ciasnego, nieprzewiewnego obuwia może sprzyjać rozwojowi kurzajek na stopach, tworząc wilgotne środowisko.
- Wspólne korzystanie z ręczników, obuwia czy przyborów higieny osobistej to prosta droga do zarażenia.
- Uszkodzenia naskórka, takie jak skaleczenia czy otarcia, stanowią bramę dla wirusa.
Jak dochodzi do zarażenia kurzajkami i gdzie najczęściej można je złapać
Proces zarażenia kurzajkami rozpoczyna się od kontaktu z wirusem brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle powszechny w środowisku i może przetrwać na różnych powierzchniach przez pewien czas, czekając na sprzyjające warunki do infekcji. Kluczowym elementem jest obecność wirusa w środowisku oraz dostęp do skóry człowieka, zazwyczaj poprzez drobne uszkodzenia naskórka. Nawet niewielkie skaleczenie, otarcie czy pęknięcie skóry, które nie zawsze jest widoczne, może stanowić idealną ścieżkę dla wirusa do wniknięcia w głąb naskórka i rozpoczęcia namnażania się komórek.
Miejsca publiczne, zwłaszcza te o podwyższonej wilgotności i cieple, są idealnym środowiskiem dla wirusa HPV. Najczęściej do zarażenia dochodzi w takich miejscach jak: baseny, sauny, wspólne prysznice, szatnie, siłownie, a także sale gimnastyczne czy inne miejsca, gdzie wiele osób chodzi boso po wilgotnych lub potencjalnie zanieczyszczonych powierzchniach. Wirus może przetrwać na mokrych podłogach, ręcznikach, matach czy sprzęcie do ćwiczeń. Używanie wspólnych ręczników, klapek czy innych przedmiotów higieny osobistej znacząco zwiększa ryzyko przeniesienia wirusa. Szczególnie narażone są stopy, ponieważ chodzenie boso po wilgotnych podłogach jest częste w tych miejscach, a drobne skaleczenia czy otarcia na stopach ułatwiają infekcję.
Zarażenie może nastąpić również poprzez bezpośredni kontakt fizyczny z osobą zakażoną. Dotyczy to sytuacji, gdy osoba dotyka kurzajki na własnym ciele, a następnie dotyka innej części swojej skóry, powodując tzw. auto-inoculację (przeniesienie wirusa na inne obszary własnego ciała). Podobnie, kontakt z kurajkami innej osoby, na przykład poprzez podanie ręki, może prowadzić do przeniesienia wirusa. Dzieci są szczególnie podatne na takie formy zarażenia ze względu na ich tendencję do bawienia się i częstego kontaktu fizycznego. Ważne jest, aby pamiętać, że nawet jeśli kurzajka nie jest widoczna, osoba może być nosicielem wirusa i zarażać innych. Okres inkubacji wirusa jest zróżnicowany, co oznacza, że od momentu kontaktu z wirusem do pojawienia się kurzajki może minąć od kilku tygodni do nawet kilku miesięcy.
- Kontakt ze skórą osoby zakażonej wirusem HPV jest głównym sposobem transmisji.
- Używanie wspólnych ręczników, obuwia czy przyborów higieny osobistej zwiększa ryzyko.
- Wilgotne i ciepłe środowiska, takie jak baseny czy sauny, sprzyjają przetrwaniu wirusa.
- Drobne skaleczenia, otarcia czy pęknięcia skóry stanowią łatwą drogę wejścia dla wirusa.
- Samozarażenie poprzez dotykanie kurzajki i przenoszenie wirusa na inne części ciała.
Specyfika kurzajek u dzieci czyli od czego się robią u najmłodszych
U dzieci kurzajki pojawiają się z tych samych powodów, co u dorosłych – czyli w wyniku infekcji wirusem brodawczaka ludzkiego (HPV). Jednakże specyfika ich występowania u najmłodszych wynika z kilku czynników związanych z ich stylem życia, fizjologią i układem odpornościowym. Dzieci są naturalnie bardziej aktywne fizycznie, spędzają dużo czasu na zabawach na zewnątrz i w miejscach publicznych, takich jak place zabaw, piaskownice, baseny czy przedszkola. Te miejsca, często wilgotne i ciepłe, stwarzają idealne warunki do przetrwania i rozprzestrzeniania się wirusa HPV. Co więcej, skóra dzieci jest często bardziej delikatna i bardziej podatna na drobne urazy, takie jak otarcia czy skaleczenia, które mogą ułatwić wirusowi wniknięcie w naskórek.
Układ odpornościowy u dzieci, choć wciąż się rozwija, może być również bardziej podatny na infekcje wirusowe. W niektórych przypadkach, gdy układ odpornościowy dziecka nie jest jeszcze w pełni dojrzały lub jest chwilowo osłabiony (np. podczas infekcji, przemęczenia), wirus HPV może łatwiej namnażać się w komórkach skóry, prowadząc do powstania kurzajek. Dzieci często nie zwracają uwagi na drobne skaleczenia czy otarcia, a także mają tendencję do drapania zmian skórnych, co może prowadzić do rozprzestrzeniania się wirusa na inne części ciała. To zjawisko, zwane auto-inoculacją, jest częstsze u dzieci i może prowadzić do powstawania licznych kurzajek w krótkim czasie.
Bardzo często kurzajki u dzieci pojawiają się na dłoniach, palcach i stopach, co jest bezpośrednio związane z ich aktywnością i sposobem kontaktu ze środowiskiem. Dzieci często bawią się rękami, dotykają różnych powierzchni, a potem wkładają palce do ust. Podobnie, chodzenie boso w miejscach publicznych, takich jak baseny czy przedszkolne łazienki, sprzyja infekcji wirusem HPV na stopach, prowadząc do powstania brodawek podeszwowych. Warto podkreślić, że wiele kurzajek u dzieci może ustąpić samoistnie w ciągu kilku miesięcy lub lat, gdy układ odpornościowy dojrzeje i skutecznie zwalczy wirusa. Jednakże, w przypadku uporczywych, bolesnych lub szybko rozprzestrzeniających się zmian, konieczna jest konsultacja z lekarzem pediatrą lub dermatologiem w celu ustalenia odpowiedniego leczenia.
- Dzieci są bardziej narażone na drobne urazy skóry, które ułatwiają wirusowi wniknięcie.
- Aktywny tryb życia i częste korzystanie z miejsc publicznych zwiększa ryzyko kontaktu z wirusem.
- Układ odpornościowy dzieci wciąż się rozwija, co może wpływać na podatność na infekcje.
- Drapanie zmian skórnych może prowadzić do rozprzestrzeniania wirusa na inne części ciała.
- Często kurzajki u dzieci ustępują samoistnie, ale w niektórych przypadkach wymagają leczenia.
Jak wirus HPV wywołuje kurzajki czyli mechanizm infekcji skóry
Mechanizm powstawania kurzajek jest procesem biologicznym, w którym kluczową rolę odgrywa wirus brodawczaka ludzkiego (HPV). Po wniknięciu do naskórka, zazwyczaj przez niewielkie uszkodzenie skóry, wirus HPV infekuje komórki nabłonka, czyli warstwy komórek pokrywających powierzchnię ciała. Wirus HPV nie wnika do krwiobiegu, lecz pozostaje w obrębie naskórka. Po zainfekowaniu komórki gospodarza, wirus wykorzystuje jej mechanizmy do własnej replikacji, czyli tworzenia swoich kopii. Wirus HPV posiada specyficzne białka, które potrafią manipulować cyklem komórkowym, powodując nieprawidłowy i przyspieszony wzrost zainfekowanych komórek.
Ten nadmierny i niekontrolowany podział komórek prowadzi do powstania charakterystycznej, wypukłej zmiany skórnej, którą znamy jako kurzajkę. Komórki w obrębie kurzajki są grubsze i bardziej zrogowaciałe niż zdrowe komórki naskórka. Wirus HPV powoduje również zaburzenia w procesie różnicowania komórek, co może prowadzić do zmian w ich strukturze i wyglądzie. W niektórych przypadkach, gdy naczynia krwionośne w obrębie kurzajki ulegają zatkaniu lub zakrzepnięciu, mogą być widoczne czarne punkciki, które są często mylone z brudem, ale w rzeczywistości świadczą o obecności martwych naczyń włosowatych wewnątrz zmiany.
Czas potrzebny na rozwinięcie się widocznej kurzajki po kontakcie z wirusem HPV, czyli okres inkubacji, może być bardzo zmienny. Zazwyczaj trwa on od kilku tygodni do nawet kilku miesięcy, a czasem nawet dłużej. Zależy to od wielu czynników, w tym od typu wirusa HPV, miejsca infekcji, stanu układu odpornościowego osoby zakażonej oraz obecności innych czynników sprzyjających. Wirus HPV ma tropizm do komórek nabłonkowych, a jego rozmnażanie jest najbardziej efektywne w warstwach naskórka, które ulegają naturalnemu rogowaceniu i złuszczaniu. To właśnie ten proces jest zaburzony przez wirusa, prowadząc do powstania kurzajki.
Jakie są rodzaje kurzajek i ich powiązanie z wirusem HPV
Istnieje wiele typów wirusa brodawczaka ludzkiego (HPV), a każdy z nich ma tendencję do infekowania określonych obszarów skóry i błon śluzowych, prowadząc do powstawania różnych rodzajów kurzajek. Zrozumienie tych zależności jest kluczowe dla prawidłowej diagnozy i wyboru metody leczenia. Różnorodność typów wirusa HPV przekłada się na zróżnicowany wygląd, lokalizację i częstość występowania poszczególnych odmian brodawek.
Najczęściej spotykane są brodawki zwykłe, wywoływane przez typy HPV 1, 2 i 4. Zazwyczaj pojawiają się na dłoniach, palcach, łokciach i kolanach. Mają szorstką, grudkowatą powierzchnię i często są lekko wypukłe. Kolejnym częstym typem są brodawki podeszwowe, zwane też kurzajkami stóp, spowodowane głównie przez typy HPV 1, 2 i 4. Charakteryzują się tym, że rosną do wewnątrz skóry pod wpływem nacisku podczas chodzenia, co sprawia, że są bolesne. Mogą mieć widoczne czarne punkciki w środku. Brodawki płaskie, wywoływane przez typy HPV 3 i 10, są zazwyczaj mniejsze, gładkie i lekko wyniesione ponad powierzchnię skóry. Najczęściej pojawiają się na twarzy, grzbietach dłoni i nogach, szczególnie u dzieci i młodzieży. Brodawki nitkowate, lub palczaste, wywoływane przez typy HPV 1, 2 i 4, mają wydłużony, nitkowaty kształt i najczęściej występują na twarzy, wokół ust i nosa, a także na szyi.
Warto również wspomnieć o brodawkach płciowych (kłykcinach kończystych), które są wywoływane przez specyficzne typy HPV (np. 6 i 11, a także inne typy związane z ryzykiem raka). Te zmiany skórne pojawiają się w okolicy narządów płciowych i odbytu i wymagają odrębnej diagnostyki oraz leczenia przez lekarza specjalistę. W przypadku podejrzenia brodawek płciowych, kluczowa jest konsultacja lekarska ze względu na ich potencjalne powikłania i możliwość przeniesienia wirusa na partnera seksualnego. Istnieją również rzadsze typy kurzajek, takie jak brodawki mozaikowe, które są skupiskami wielu drobnych brodawek, lub brodawki łokciowe i kolanowe, które mogą przypominać odciski. Każdy rodzaj kurzajki jest wynikiem specyficznego szczepu wirusa HPV i może wymagać innego podejścia terapeutycznego.
- Brodawki zwykłe (dłonie, palce) – typy HPV 1, 2, 4.
- Brodawki podeszwowe (stopy) – typy HPV 1, 2, 4.
- Brodawki płaskie (twarz, dłonie, nogi) – typy HPV 3, 10.
- Brodawki nitkowate (twarz, szyja) – typy HPV 1, 2, 4.
- Brodawki płciowe (okolice intymne) – specyficzne typy HPV (np. 6, 11).
Rola układu odpornościowego w zwalczaniu kurzajek i wirusa HPV
Układ odpornościowy odgrywa fundamentalną rolę w obronie organizmu przed infekcjami wirusowymi, w tym przed wirusem brodawczaka ludzkiego (HPV), który jest przyczyną powstawania kurzajek. Po wniknięciu wirusa do organizmu, układ immunologiczny rozpoznaje go jako czynnik obcy i uruchamia szereg mechanizmów obronnych. Komórki układu odpornościowego, takie jak limfocyty T i komórki NK (natural killers), są kluczowe w identyfikacji i niszczeniu zainfekowanych komórek naskórka. W przypadku silnego i sprawnego układu odpornościowego, wirus HPV może zostać skutecznie zwalczony, zanim zdąży spowodować widoczne zmiany skórne, lub też kurzajki mogą ustąpić samoistnie w ciągu kilku miesięcy.
Siła i skuteczność odpowiedzi immunologicznej zależy od wielu czynników, w tym od ogólnego stanu zdrowia, wieku, diety, poziomu stresu i obecności innych schorzeń. Osoby z osłabionym systemem immunologicznym, na przykład w wyniku chorób przewlekłych, terapii immunosupresyjnej, lub po prostu z powodu przemęczenia, są bardziej podatne na rozwój kurzajek. U takich osób wirus HPV może namnażać się szybciej, prowadząc do powstawania licznych, uporczywych zmian skórnych, które są trudniejsze do wyleczenia. Właśnie dlatego tak ważne jest dbanie o ogólną kondycję organizmu i wspieranie jego naturalnych mechanizmów obronnych.
Warto również zaznaczyć, że nawet po skutecznym usunięciu kurzajek, wirus HPV może pozostać w organizmie w stanie uśpienia. W przyszłości, w sprzyjających okolicznościach (np. ponowne osłabienie odporności), wirus może reaktywować się, prowadząc do nawrotu choroby. Dlatego też, oprócz metod miejscowego leczenia, kluczowe jest wzmacnianie ogólnej odporności organizmu, co może pomóc w zapobieganiu ponownym infekcjom i utrzymaniu wirusa w stanie uśpienia. Regularne badania, zdrowy styl życia i zbilansowana dieta to najlepsze sposoby na wsparcie układu odpornościowego w walce z wirusem HPV.
- Układ odpornościowy rozpoznaje i zwalcza wirusa HPV.
- Silna odporność może zapobiec rozwojowi kurzajek lub spowodować ich samoistne ustąpienie.
- Osłabiona odporność zwiększa ryzyko rozwoju i nawrotów kurzajek.
- Wirus HPV może pozostawać w organizmie w stanie uśpienia, co grozi nawrotami.
- Wzmacnianie ogólnej odporności jest kluczowe dla długoterminowej profilaktyki.